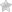Анализ крови при аппендиците и другие способы диагностики

Практически 75% всех неотложных операций в отделение чистой хирургии приходится на аппендэктомию. Как поставить диагноз без ошибки? Является ли важным анализ крови при аппендиците?
Этот диагноз ставится очень часто, у 10% человек на протяжении жизни. Чаще всего риск заболеть существует у людей в возрасте от 20 до 25 лет.
Диагноз аппендицит является самым частым после острого воспаления желчного пузыря, холецистита, который приводит к внезапной госпитализации в стационар.
Четверть всех неотложных госпитализаций составляют подозрение на острое воспаление червеобразного отростка, и одновременно аппендицит — это первый диагноз по числу выполняемых оперативных вмешательств по неотложным показаниям.
Немного о функции отростка
Червеобразный отросток, или appendix vermiformis, является рудиментом в системе пищеварения, и в организме человека его роль ограничивается развитием незначительного количества в нем лимфоидной ткани, которая принимает активное участие в реакциях местного иммунитета. Но в зрелом, а тем более в пожилом возрасте количество лимфоидной ткани в червеобразном отростке полностью исчезает. Стенки отростка постепенно фиброзируются, а его просвет зарастает.
Эта местная функция ни в коем случае не может идти в сравнение с тем риском, который несёт аппендикс одним только своим существованием, и он заслуженно у хирургов носит название «мусорного ящика брюшной полости».
Поскольку отросток практически не принимает никакого участия в пищеварении, то различные недопереваренные остатки пищи и другие плотные частицы часто являются причиной развития микробов и воспаления аппендикса.
Поэтому чрезвычайно важным является вопрос правильной постановки диагноза, с учетом не только характерной клинической картины, но также и вспомогательных методов диагностики. В современной медицине существуют мощный способ визуальной диагностики, такие как УЗИ или диагностическая лапароскопия. Но до сих пор анализ крови на аппендицит играет определённую вспомогательную роль в диагностике.
Прежде, чем описать анализы крови при аппендиците, необходимо ещё раз напомнить, как протекает типичный приступ аппендицита у взрослых, и при каких жалобах пациенту необходимо либо срочно вызывать скорую помощь, либо срочно самому отправляться к хирургу.
Клинические проявления и симптомы воспаления аппендикса
Если развилось катаральное, острое и неосложненное нагноением или разрывом воспаление аппендикса, то вначале появляется дискомфорт, чаще внезапный, в животе. Пока ещё никакой четкой боли не существует, но может быть вздутие, распирание, неопределённая, блуждающая боль в районе пупка.
Через 2-3 часа боль усиливается, она локализуется справа внизу (в подвздошной области) живота, и становится постоянной, распирающей и жгучей. Она напоминает боль в пальце, который минуту назад прищемили дверью. Любое сотрясение живота приводит к значительному усилению болей, и, чтобы уменьшить ее, пациент ложится на правый бок и приводит к животу ноги, для ослабления натяжения брюшины.
Обычно пациенты терпят боль, но иногда она достигает невыносимой силы, когда воспаленный отросток переполняется гноем, и сильно растягивается. Тогда речь идет об эмпиеме аппендикса.
Обычно все-таки при аппендиците боль никуда не перемещается и не отдаёт. Спустя 6-8 часову большинства пациентов развивается приступ тошноты, и однократная – двукратная рвота, исчезает аппетит.
Если существует аппетит, и болит живот, то диагноз аппендицита очень сомнителен.
Характерным признаком аппендицита является нарушение отхождение стула и газов. Также первые сутки до невысоких показателей повышается температура тела (субфебрилитет). Также появляется защитное напряжение мышц — дефанс живота, который не позволяет глубоко пропальпировать больному нужную зону живота, а также характерные симптомы сотрясения (воспаления) брюшины и данные анализа крови.
Анализ крови при аппендиците
Как определить аппендицит по анализу крови, и на что нужно обратить внимание? Никак.
По отдельно взятому анализу крови, вне связи с анамнезом и клинической картиной невозможно определить локализацию воспалительного процесса, а можно только лишь подтвердить, что в организме существует острое воспаление.
В том случае, если приступ острого аппендицита случился на фоне нормы и полного здоровья, то достоверность клинической картины крови будет свидетельствовать о возможном воспалении «где-то в организме». К лабораторным признакам, которые «разрешают» врачу оперировать пациента, относятся:
- у 90% больных острым аппендицитом в крови обнаруживается выраженный лейкоцитоз, более 10 тыс.;
- у 75% всех пациентов уровень лейкоцитоза превышает 12 тыс., при норме 6 – 8 тыс.;
- при этом 90% всех пациентов с аппендицитом имеют сдвиг лейкоцитарной формулы влево, с появлением в анализе крови палочкоядерных лейкоцитов, и у большинства пациентов при этом большинство лейкоцитов составляют нейтрофилы, более 75% всех белых кровяных телец.
Но у определённой категории пациентов лейкоциты могут вообще никак не реагировать на воспаление червеобразного отростка, а у лиц с ВИЧ-инфекцией может наблюдаться не только отсутствие лейкоцитоза, но и изменение показателей крови в другую сторону — лимфопения. Какие другие способы инструментальной диагностики помогут верифицировать диагноз острого аппендицита при отсутствии типичной клинической картины?
Другие способы диагностики
При остром процессе иногда помогает общий анализ мочи — у четверти всех госпитализированных начинает реагировать на воспаление мочевой пузырь, либо мочеточник, при определенных анатомических положениях аппендикса.
Выполнение обзорной рентгенографии брюшной полости у большинства пациентов выявляет повышенную воздушность толстого кишечника, и половины ободочной кишки справа, а при перфорации (прорыве содержимого из червеобразного отростка) выявляется скопление газа в брюшной полости.
Очень информативным является такой метод исследования, как УЗИ. Он позволяет определить воспаление червеобразного отростка у 90% всех пациентов.
При этом аппендикс увеличивается в диаметре, утолщаются его стенки, изменяется его форма, возникают симптомы инфильтрации брыжейки и возможно определить даже свободную жидкость в брюшной полости.
Опытный врач ультразвуковой диагностики на основании одной только визуальной картины может определить острый аппендицит с точностью до 95%.
Наконец, наиболее информативным способом прямой визуальной диагностики является диагностическая лапароскопия. Если врач видит, что отросток и брюшина гиперемированы, на поверхности отростка существуют кровоизлияния, утолщена брыжейка, существует наложение фибрина на его поверхности и есть выпот в брюшной полости, в таком случае речь идет о показаниях к аппендэктомии.
Если у пациента существуют все вышеперечисленные признаки, и картина ясна, то его возьмут на операцию и при спокойном анализе крови, особенно в первые несколько часов от развития заболевания.
Анализ крови при аппендиците является вспомогательным способам диагностики, его роль — еще раз послужить веским аргументом за проведение срочной операции, или эту операцию на время отложить, и оставить пациента под динамическим наблюдением.
В современных условиях значение общего анализа крови при аппендиците, в связи с внедрением УЗИ и техники диагностической лапароскопии существенно уменьшилось.
В прошлом, когда врач был лишён возможности оценить визуально червеобразный отросток, глядя на него непосредственно, он мог только лишь увидеть его, вскрыв брюшную полость. Конечно, лапароскопия гораздо более безопасна, чем лапаротомия.
Но общий анализ крови, являющийся обязательным, и проводящийся по cito (срочно), еще раз позволяет подтвердить диагноз воспаления в организме, и дает дополнительную уверенность хирургу в том, что необходимо выполнять срочную операцию.
Вам могут быть также полезны статьи по этой теме:
Источник: https://MyAnaliz.ru/blood/analiz-krovi-pri-appenditsite
Методы диагностики аппендицита

Остро протекающий аппендицит требует проведения хирургического вмешательства уже в первые часы развития патологии.
Отсутствие своевременного лечение заканчивается тяжелыми осложнениями для больного, поэтому важно вовремя установить точный диагноз и на его основании подобрать метод лечения.
Диагностика аппендицита должна быть предельно точной, так как это заболевание часто маскируется и под другие болезни.
Как проводится диагностика острого аппендицита
Подозрение на развитие острого воспаления аппендикса у человека обычно появляется уже на стадии развития первой симптоматики, так как некоторые признаки характерны именно для аппендицита.
При появлении длительных болей в животе, диспепсических расстройств, тошноты, симптомов интоксикации необходимо за помощью обратиться в медицинское учреждение.
Врач сможет предположительно определить, что вызвало изменения в самочувствии, и на основании этого назначить обследования и консультацию узких специалистов. При подозрении на аппендицит все обследование обычно проходит в несколько этапов, это:
- Осмотр пациента и сбор анамнеза.
- Пальпация и перкуссия живота.
- Лабораторные анализы.
- Инструментальные методы диагностики заболеваний.
- При возможности диагностическая лапароскопия.
На каждом из этапов обследования хирург регистрирует отклонения от нормы и на основании всей совокупности изменений выставляет диагноз.
Осмотр пациента
При поступлении больного в приемный покой хирург сразу заостряет внимание на поведении и позе человека. Аппендицит можно предположить по напряженному положению тела – боль в подвздошной области справа заставляет человека аккуратно садиться, в положении лежа пациент часто подтягивает ноги к животу. При напряжении, то есть смене положения тела, кашле, смехе видно, что боль усиливается.
Во время осмотра врач собирает все жалобы. Важно выяснить, с какого места живота начались боли, как долго они продолжаются, есть ли симптомы интоксикации.
Пальпация и перкуссия
Пальпация проводится с осторожностью. При аппендиците можно почувствовать, пальпируя живот, напряжение брюшной стенки справа внизу или в месте атипичного расположения аппендикса. Врач проводит и специальные тесты, при проведении которых фиксируются определенные симптомы, указывающие на аппендицит.
- Симптом Ситковского. Пациент должен лечь на левый бок, при этом при воспалении отростка усиливается болезненность внизу справа. Это связано, с тем, что брыжейка аппендикса натягивается и соответственно стенки напрягаются, и боль нарастает.
- Симптом Образцова. Пациент должен приподнять выпрямленную в коленном суставе правую ногу, боль также вследствие натяжения брыжейки усиливается.
- Симптом Раздольского заключается в легком поколачивании ребром ладони по брюшной стенке. При развивающимся аппендиците болезненность усиливается.
- Симптом Щеткина-Блюмберга заключается в надавливании пальцами на правую подвздошную область с резким убиранием руки примерно через три секунды. Положительный симптом — усиление болезненности.
- Симптом Ровзинга заключается в пальпации толчкообразными движениями толстого кишечника в его нижних отделах. При воспаленном аппендиците перемещение газов при таком пальпировании усиливает боль.
Есть еще десятки тестов, используемых хирургами для исключения или подтверждения аппендицита у людей разного возраста.
Пальпаторно опытный врач может определить в области расположения аппендикса конгломерат, что заставляет предположить сформировавшийся при воспалении аппендикулярный инфильтрат. Определенные трудности возникают при определении воспаления аппендикса при пальпации у беременных женщин.
Используемые тесты в этот период жизни женщины могут искажаться, а боль вследствие смещения аппендикса локализуется выше типичной ее локализации при аппендиците.
При поступлении в стационар пациентки с подозрением на аппендицит для ее осмотра обычно привлекают и гинеколога. Это связано с тем, что воспаление женских половых органов, внематочная беременность имеют сходную с аппендицитом патологию.
Лабораторная диагностика
При подозрении на аппендицит у пациента в обязательном порядке беру кровь на анализы. Острое воспаление аппендикса сопровождается повышением лейкоцитов, в норме этот показатель не должен превышать 8-9*109/л. Выражен лейкоцитоз при деструктивных формах воспалительной реакции в червеобразном отростке, то есть когда происходит развитие гнойного процесса.
По мере прогрессирования аппендицита выявляется сдвиг лейкоцитарной формулы влево, что значит образование незрелых форм лейкоцитов – палочкоядерных миелоцитов. Помимо лейкоцитоза воспалительный процесс в организме покажет растущее СОЭ, то есть скорость оседания эритроцитов.
Анализ мочи назначается врачом для дифференциальной диагностики болезней почек и мочевыводящих путей от острого воспаления червеобразного отростка. При почечной колике в моче можно выявить эритроциты, конкременты, то есть камни.
Инструментальные способы диагностики аппендицита
Использование инструментальных методов обследования пациента при подозрении на развивающийся аппендицит зависит от технической оснащенности медицинского учреждения. Для уточнения диагноза при возможности хирург назначает УЗИ, КТ или МРТ, эти исследования позволяют выявить патологии внутренних органов.
- УЗИ аппендикса назначается в большинстве случае, а информативность полученных данных при этом обследовании зависит от опыта диагноста. Исследование проводится обычно через брюшную стенку, у женщин возможно трансвагинальное исследование, что позволяет исключить или выявить патологии придатков. УЗИ аппендикса проводится с использованием приема с названием дозированная компрессия. Это когда врач осторожно датчикам надавливает в области предполагаемого расположения червеобразного отростка. При этом происходит удаление из кишечника газов и аппендикс лучше видно. На воспаление органа указывает утолщение его стенок и повышение эхогенности жировой клетчатки, окружающей аппендикс. Проводимое УЗИ аппендикса позволяет обследовать и смежные органы, их воспаление также часто выдает клинику острого аппендицита. УЗИ не запрещено при беременности и при обследовании детей.
- КТ или компьютерная томография – сканирование органа, позволяющее получить его послойное изображение. При назначении КТ воспаление аппендикса можно определить с высокой точностью, но этот метод имеет свои противопоказания к назначению. Компьютерная томография не назначается беременным и детям, а также другим пациентам, которым запрещено облучение.
- МРТ сходен с компьютерной томографией, но этот способ обследования не использует облучение. Благодаря этому МРТ безопасно при обследовании состояния здоровья беременных женщин и маленьких детей.
Любое инструментальное обследование не покажет практически 100% верный результат. Поэтому на основании только УЗИ, МРТ или КТ диагноз не выставляют.
Лапароскопическое обследование
Диагностическая лапароскопия аппендикса один из самых информативных методов, позволяющих точно установить вид воспаления в брюшной полости. Через небольшой надрез на коже в тело пациента вводится эндоскопом с микрокамерой на конце.
Посредством этой микрокамеры врач осматривает брюшную полость изнутри и выявляет все изменения.
На основании полученных данных принимается решение о дальнейшем вмешательстве, в ходе которого проводится аппендэктомия или подвергаются хирургическому лечению другие органы.
Правильное и быстрое установление диагноза является при аппендиците залогом успешного лечения и отсутствия осложнения.
После обращения человека с болями в животе в больницу все обследование проводится в кратчайшие сроки, так как считается, что операция должна быть проведена в первые часы развития болезни.
Поэтому при появлении сходных с аппендицитом признаков необходимо как можно раньше обратиться в медицинское учреждение.
Источник: https://appendicit.net/simptomy/metody-diagnostiki-appendicita.html
Диагностика аппендицита: УЗИ брюшной полости, анализ крови и мочи, пальпация
Распространенная патология брюшной полости — воспаление аппендицита требует обязательного хирургического вмешательства. Большое значение в успешном лечении аппендицита имеет правильная диагностика.
Для этого используются различные инструментальные методики, лабораторные анализы и, конечно же, личный осмотр пациента. Как проводится диагностика приступа аппендицита у детей и взрослых, расскажет вам наша статья.
Диагностика аппендицита у взрослых и детей
В первую очередь проводят анализ анамнеза пациента, то есть первичный опрос на жалобы, когда и где появились боли, при каких обстоятельствах. Была ли рвота, повышение температуры от 38 градусов и выше, нарушение стула (расстройство или запор) у пациента.
Также необходимо провести опрос о возможных наследственных заболеваниях желудочно- кишечного тракта, печени, почек, а также мочеполовой системы чтобы исключить возможные варианты по установлению правильного диагноза.
Диагностика аппендицита у детей зачастую осложняется дополнительными факторами, они могут капризничать, плакать, да и просто быть напуганными своим состоянием. Зачастую дети просто боятся операции и делают вид, что все у них хорошо и уже не болит.
Осмотр пациента
Анализируются жалобы и проводится пальпация брюшной полости. При надавливании на правую подвздошную область пациент жалуется на усиление болевых ощущений, в некоторых случаях воспаленный отросток можно прощупать.
Для определения аппендицита часто используется специальный прием. Он назван симптомом Щеткина – Блюмберга и заключается в резком отпускании руки после надавливания на брюшную полость.
В этом случае боль становится резкой и практически нетерпимой. Это, наверное, один из самых характерных признаков аппендицита, по которому можно распознать болезнь.
Дополнительную информацию дает определение характера боли (чаще всего тупая и без четкой локализации), время начала приступа (развивается в течение 6 – 8 часов), а также исключение других возможных заболеваний.
В обязательном порядке (за исключением срочных операций при разрыве аппендикса), пациент должен сдать анализы мочи и крови. Они помогут определить возможную причину болей и исключат вероятность развития воспаления во внутренних органах, например, мочевыводящих путей.
Анализ крови при аппендиците показывает повышенный уровень лейкоцитов и СОЭ, а также снижение красных кровяных телец — эритроцитов. Разумеется, это может быть сигналом развития большинства болезней внутренних органов, но в клинической картине вкупе с другими симптомами дадут полную картину.
Анализ мочи также указывает на воспалительный характер процесса. В отличие от крови он будет более информативный, ведь в нем можно обнаружить бактерии или вирусы, которые вызвали приступ.
При близком расположении аппендицита к мочевыводящим путям, возможно более смазанные результаты, но в целом, определенный «набор» показателей состава мочи может подтвердить диагноз аппендицита.
Инструментальные методы
В некоторых случаях применяются дополнительные исследования. Особенно важно точно удостовериться в неизбежности операции, если пациентка находится в «положении» или имеются медицинские противопоказания такому вмешательству. В этом случае используются дополнительные методы инструментальной диагностики.
Что поможет определить аппендицит:
- УЗИ брюшной полости. Одним из самых информативных считается именно ультразвук. Он поможет «увидеть» стенки аппендикса и возможные перегибы и скопления жидкости внутри. Большим преимуществом является доступность метода (в среднем цена составит от 500 рублей), а также безболезненность (можно использовать даже для диагностики аппендицита у грудничков).
- Компьютерная томография или КТ. Эффективный способ исключить другие возможные причины недомогания и подтвердить диагноз. Единственное исключение — нельзя использовать беременным и в младшем детском возрасте.
- Магнитно-резонансная томография или МРТ. Один из самых эффективных методов диагностики аппендицита. Может использоваться для обследования беременных женщин и маленьких детей.
- Медицинская термография. Помогает определить локализацию воспалительного процесса за счет повышения местной температуры. При наличии сопутствующих симптомов дает полную картину и подтверждает диагноз.
- Лапароскопия поможет точно определить состояние аппендицита и возможные патологии других органов. Исследование проводится под общим наркозом через три небольшие отверстия в брюшной полости пациента. если диагноз был подтвержден, лапароскопическим методом проводится и удаление отростка. Этот способ эффективен, если нет осложнений и угрозу перфорации аппендикса.
- Рентген является самым старым методом диагностики аппендицита, но по-прежнему часто используется для этих целей. Для определения возможной патологии используется контрастное вещество — производные бария, которое и показывает проблему. Метод не отличается 100% информативностью, чаще всего используется при наличии подозрений на патологии кишечника, ведь контрастное вещество вводится в полость через клизму.
Обычно тип диагностики выбирает лечащий врач в зависимости от тяжести состояния пациента и данных опроса и наличия характерных симптомов.
Диагностика и самолечение такого заболевания как аппендицит представляет реальную угрозу для жизни.
Симптомы развиваются постепенно, но дополнительные негативные факторы могут существенно увеличить риск разрыва аппендикса.
Именно поэтому при локализации болевых ощущений в правой подвздошной области не стоит принимать обезболивающие препараты и тем более использовать теплую грелку. Лучшим вариантом будет обращение к врачу и дополнительное обследование.
Несмотря на многочисленные методики диагностики, смертность от аппендицита и его осложнений достаточно велика, чтобы можно было так рисковать.
Сколько дней может болеть?
Симптоматика болевых ощущений достаточно разнообразна. Обычно первый приступ развивается в течение 6 – 8 часов, после чего боли могут немного утихнуть.
Не стоит сильно радоваться, ведь это первый признак начинающегося некроза тканей. В дальнейшем это может привести к развитию осложнений и прорыву отростка.
В последнее время отдельной категорией выделяют вероятность развития хронического аппендицита. Такое состояние характеризуется периодически возникающими болями с правой стороны, а также немного смазанной клинической картиной аппендицита.
До сих пор в точности неизвестно, что может спровоцировать такую форму недуга, но в этом случае симптоматика может сохраняться несколько месяцев и даже лет.
К какому врачу обращаться?
При подозрении на приступ острого аппендицита в первую очередь необходимо попасть в больницу. Это можно сделать, вызвав скорую или самостоятельно придя в стационар.
В дальнейшем стандартная процедура предполагает осмотр дежурного врача, направление на сдачу анализов и консультация хирурга и узких специалистов, например, гинеколога (для женщин). Эти правила не распространяются на пациентов, поступивших на лечение в тяжелом состоянии, когда проводится срочная операция без предварительной подготовки.
Как можно определить аппендицит самостоятельно, а также какие обследования используют в стационаре, расскажет приведенная информация.
Видео расскажет, как выявить аппендицит в домашних условиях по симптомам:
Источник: http://gidmed.com/gastroenterologiya/zabolevaniya-gastro/kishechnik/diagnostika-appenditsita.html
Целесообразность проведения анализов при подозрении на аппендицит

Аппендицит – диагноз, характеризующий острое воспаление аппендикса, который является придатком слепой кишки.
Патологическое состояние опасно для жизни больного, поэтому поведение своевременной диагностики играет большую роль. При наличии симптоматики обязательно проводятся анализы на аппендицит.
По результатам лабораторных исследований принимается решение о проведении операции по удалению придатка.
Чтобы определить наличие воспаления аппендикса, берется анализ крови
Цели сдачи анализов
Признаки патологического состояния часто смазаны. Присутствующая симптоматика имеет только общий характер, поэтому определить заболевание только по симптомам достаточно сложно. В некоторых случаях может понадобиться даже дифференциальная диагностика, помогающая исключить развитие других болезней эпигастральной области.
Проводится диагностика аппендицита по анализам крови и путем пальпации области правого подреберья. Поскольку заболевание часто развивается стремительно и требует незамедлительного хирургического вмешательства, то лабораторные исследования проводятся в экстренном порядке.
До получения результатов анализов операция проводится крайне редко. Оценивать клиническую картину в соответствии с полученными диагностическими данными может только квалифицированный специалист.
Кроме анализов, обязательно необходим осмотр врача
Признаки аппендицита по анализам крови
После проведения лабораторных исследований врач оценивает изменения показателей, которые дал анализ крови при аппендиците.
Сдача крови производится для проведения нескольких типов исследований:
- общие показатели;
- количество С-реактивного белка;
- количество лейкоцитов;
- СОЭ;
- показатель ХГЧ.
Общий анализ крови показывает присутствие воспалительного процесса, поэтому уровень лейкоцитов при аппендиците превышен. Допустимый показатель – 9, если прогрессирует воспаление, то анализ может показать 14. При патологии аппендикса уровень лейкоцитов повышается – более 18.
Если некоторые показатели в общем анализе крови повышены, это может свидетельствовать о наличии воспаления
Количество лейкоцитов может увеличиться под влиянием и других заболеваний. Также у пожилых людей данный показатель может не изменяться. По этой причине дополнительно проводятся и другие анализы, результаты которых в комплексе помогают получить точную клиническую картину.
СОЭ является показателем скорости оседания красных кровяных телец (эритроцитов). СОЭ при аппендиците также повышен, однако у беременных подобный показатель является естественным, так же как и уровень ХГЧ.
Диагноз может быть подтвержден по результату исследования на количество С-реактивного белка, который также повышается под влиянием воспалительного процесса.
Говорить об аппендиците можно, если в крови отмечается большое количество нейтрофильных лейкоцитов
Для подтверждения диагноза врачу потребуется соотнести все изменения, и только при повышении уровня каждого показателя выше допустимых норм можно устанавливать диагноз.
Признаки аппендицита по анализу крови у ребенка
Определить по наличию симптомов воспаление аппендикса у детей сложно. Связано это не только с особенностями детского организма, но и с тем, что ребенок, как правило, не может правильно описать свои ощущения.
Диагностика аппендицита у детей проводится теми же методами, что и у взрослых (осмотр, пальпация и лабораторные исследования). Основным отличием является результат анализа. В соответствии с тем, что нормы показателей крови у ребенка ниже, лейкоцитарный уровень, свидетельствующий о патологии, будет иным.
У ребенка аппендицит подтверждается также именно при помощи анализов, осмотр не всегда дает точную информацию
Лейкоциты у детей при аппендиците будут более 11. Если показатель приближается к 15 – 16, то высока вероятность перитонита. Однако следует учитывать, что норма количества лейкоцитов зависит от возраста ребенка.
Стандартные лейкоцитарные показатели в соответствии с возрастом отражены в таблице.
| с 0 до 3 лет | 6-17 |
| с 3 до 6 лет | 5-12 |
| с 11 лет | 9-12 |
Изменению подвергается и уровень СОЭ. На начальной стадии воспалительного процесса значительных изменений не наблюдается. Показатель скорости, с которой оседают эритроциты, изменяется резко при остром приступе аппендицита.
Решение о необходимости операции принимает врач, учитывая показатели всех анализов
Распознать патологию аппендикса и не ошибиться с оценкой результатов исследований может только квалифицированный специалист, который будет учитывать как состояние больного, так и результаты диагностики.
Дифференциальная диагностика
Состояние аппендикса, определяемое по крови, позволяет выявить любые изменения по лейкоцитарной формуле, а также количеству нейтрофилов, реактивного белка и уровню скорости оседания эритроцитов.
Особенность патологии заключается в том, что результаты лабораторных исследований могут быть изменены:
- во время беременности (включая внематочную);
У пожилых людей анализы не всегда показывают четкую картину
- при развитии практически любого воспалительного процесса в организме;
- в соответствии с особенностями детского возраста.
Вследствие того что АК не всегда дает точную информацию, специалисты рекомендуют прохождение дополнительных обследований, которые необходимы с целью дифференциального диагностирования заболевания.
Для уточнения предположительного диагноза «аппендицит», помимо исследования крови и ультразвукового исследования, необходимо проведение анализа мочи на присутствие воспалительного процесса.
Определить наличие аппендицита поможет УЗИ
Особенности исследования мочи при аппендиците
Анализ мочи при аппендиците также необходим, как и исследование крови. В моче содержатся компоненты, уровень которых может являться показателем патологического состояния аппендикса.
При аппендиците необходима оценка содержания:
- белкового цилиндра;
- лейкоцитов;
- бактерий;
- эритроцитов.
При аппендиците у 40% больных отмечается повышение уровня эритроцитов, бактерий и белка. Если отросток кишки располагается вблизи мочевого и его протоков, то, вероятнее всего, бактерии будут присутствовать и в мочевыделительных органах. Это касается и лейкоцитов.
Анализ мочи также является достаточно информативным в диагностике аппендицита
Присутствие кровяных телец в моче, наоборот, снижает вероятность аппендицита, поскольку эритроциты чаще всего присутствуют в моче при заболеваниях почек и мочеполовой системы.
Необходимость своевременной диагностики
Аппендицит несет значительные риски для здоровья и жизни больного. Несвоевременное диагностирование заболевания может привести к следующим осложнениям:
- перитонит;
- перфорация самого отростка;
- инфильтрат аппендикулярный;
- абсцессы брюшной области;
- сепсис;
Если вовремя не удалить аппендицит, это может привести к распространению инфекции в брюшную полость
- кишечная обструкция;
- сложный пилефлебит.
Когда нужно срочно обратиться к врачу
Обращение за медицинской помощью для проведения диагностики необходимо при наличии симптомов:
- боль в области подреберья справа;
- сильная рвота;
- дисперсия (понос/диарея);
- повышение температуры.
Чем более интенсивны симптомы, тем выше риск осложнений. При остром аппендиците больной может терять сознание.
Из этого видео вы узнаете основные симптомы аппендицита и когда следует обращаться за помощью в больницу:
При любом подозрении на развивающийся аппендицит существует вероятность риска для жизни человека, поэтому все обследования, включая анализы крови и мочи, проводятся в самые кратчайшие сроки. По результатам диагностики принимается решение о хирургическом вмешательстве для удаления аппендикса.
Источник: http://kishechnik.guru/diagnostika/analizy-pri-appendicite.html
Анализ крови при аппендиците и другие способы диагностики

После установления диагноза «аппендицит» по первичным признакам назначаются лейкоцитарный и общий анализы крови. Рост уровня белых кровяных клеток однозначно говорит о нагноении.
Определения лейкоцитарной формулы при остром аппендиците показывают степень превышения одного определенного вида лейкоцитов над другими.
Показатели анализов субъективны, поэтому учитывается возраст, состояние здоровья и временные состояния организма (беременность). Анализы на лейкоцитоз при установлении диагноза проводят несколько раз в сутки, внимательно наблюдая кривую самых незначительных изменений.
Как определить у взрослых?
При первичной стадии уровень белых телец остается неизменным. По прошествии несколько часов после появления первых симптомов постоянная точка лейкоцитов постепенно меняется в сторону повышения. У пациентов в преклонном возрасте повышенного лейкоцитоза может не быть, поэтому определение диагноза происходит по визуальным симптомам.
В случае, когда воспаление переходит в тяжелую стадию и появляется нагноение, лейкоцитарный анализ демонстрирует увеличение минимум в 2 раза. Когда индекс колеблется от 18 до 20 единиц, во избежание перитонита требуется неотложное хирургическое вмешательство.
Лейкоциты при аппендиците могут показать понижение или нормальный уровень. Это не значит, что пациент, имея классические симптомы аппендицита, не нуждается в операции.
У детей
Воспаления брюшной полости у детей более опасны, ведь им всегда сложнее поставить диагноз и определить аппендицит. Последний может не располагаться в привычном месте, что усложнит задачу.
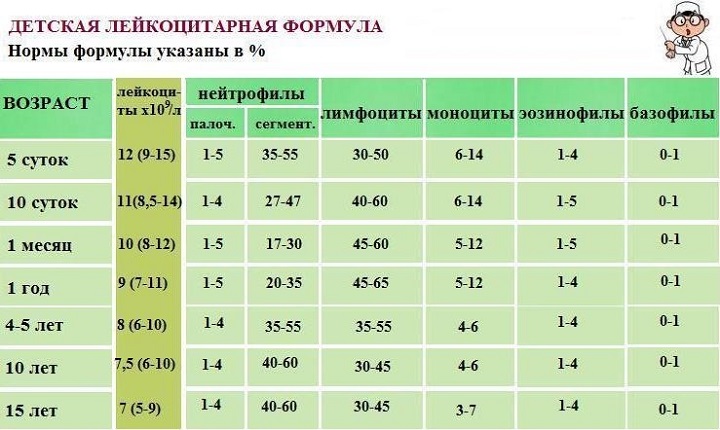
Лейкоциты в крови у детей при заболевании колеблются от 11 до 15 единиц, в соответствии степени тяжести аппендицита.
Стандартный коэффициент
У здорового взрослого, независимо от пола, забор крови на анализ покажет численность лейкоцитов на уровне 4-9 единиц. У малышей показатели зависят от возраста:
- с младенчества и до 3-х лет лейкоцитарный уровень равняется 6-17 единицам;
- от 3-летнего до 6-летнего возраста индекс равен 5-12 единицам;
- от 6-летнего до 10-летнего возраста лейкоциты составляют 6-11 единиц;
- с 11-12 лет индекс лейкоцитов приближен к норме людей молодого и среднего возраста.
Индекс скорости оседания эритроцитов
Показатели СОЭ остаются неизменными в начале заболевания. По прошествии некоторого времени даже небольшие повышения рассматриваются как патология. Чем быстрее оседают эритроциты, тем больше усиливается воспаление. Скачек СОЭ в сторону повышения наряду с повышением лейкоцитов показывает обостренный воспалительный процесс.
Стандартный коэффициент
- для малышей и подростков нормальный уровень составляет от 3 до 12 мм/ч;
- у мужчин, в зависимости от возраста, норма колеблется с 8 до 15 мм/ч;
- для женщин стабильно от 2 до 15 мм/ч. Исключение составляет беременность.
Причины возникновения
Возникновение заболевания имеет разную природу происхождения:
- механическая: проникновение паразитов, патогенных бактерий;
- каловые камни;
- увеличение лимфатических фолликулов в области придатка слепой кишки;
- попадание инородного предмета;
- хронические заболевания органов малого таза;
- воспаление кровеносных сосудов;
- инфекционные заболевания: брюшной тиф, туберкулез, амебиаз;
- патологии эндокринной, иммунной системы.
Основная причина воспаления – закупорка аппендикса, которая приводит к разрушению внутренней микрофлоры придатка слепой кишки, сдавливанию кровеносных сосудов, лимфатических узлов. У детей обострение аппендицита происходит из-за сниженного иммунитета в зимний и весенний период, попадания в организм инородных предметов.
Симптомы аппендицита
Первыми симптоматическими признаками воспаленного аппендикса являются:
- тошнота;
- выделение рвотных масс;
- продолжительные сильные болевые ощущения в правой стороне живота;
- усиление спазмов при пальпации области червеобразного придатка слепой кишки, физических упражнениях, изменения положения тела;
- нерегулярность стула;
- снижение аппетита;
- слабость;
- повышение температуры тела;
- учащенное сердцебиение;
- плаксивость у детей младшего возраста.
Методы диагностики
При воспалении червеобразного отростка назначаются основные методы диагностики:
- первичный осмотр – пальпация;
- лабораторные анализы:
- кровь;
- моча;
- инструментальное исследование:
- компьютерная, магнитно-резонансная томография;
- ультразвуковое исследование органов брюшной полости;
- медицинская термография;
- лапароскопия;
- рентгенография.
С помощью каких методов можно предотвратить аппендицит
Диагностика позволяет своевременно обнаружить заболевание, назначить эффективное лечение, устранение патологии.
Первичный осмотр
Первый метод диагностики – первичный осмотр с пальпацией области живота. При нарушении кровоснабжения аппендикса наблюдаются сильные, резкие болевые ощущения во время надавливания на подвздошную область с правой стороны.
В некоторых клинических случаях врач может почувствовать воспаленный отросток. Основное правила пальпации – резкое отпускание рук после надавливания на живот.
Описание сопутствующих симптоматических признаков является важной составляющей назначения дополнительных исследований.
Лабораторные анализы
Сдача биологического материала для лабораторного исследования важна для определения дальнейшего лечения аппендицита.
Исключение составляют клинические случаи, когда наблюдается серьезное осложнение, требующее немедленного хирургического вмешательства во избежание смерти пациента.
По результатам лабораторных анализов крови, мочи можно определить причину возникновения воспаления, исключить вероятные проблемы с мочеиспусканием.
Забор биологического материала осуществляется для проведения необходимых анализов:
- общий анализ крови, мочи при подозрении аппендицита;
- измерение уровня эритроцитов, лейкоцитов;
- установление показателя реактивного белка;
- определение уровня ХГЧ.
Установление количества содержащихся в крови лейкоцитов, эритроцитов позволяет выявить внутренний воспалительный процесс. Исследование мочи дает возможность исключить заболевания мочевыделительной системы, определить наличие патогенных бактерий, инфекций, вирусов.
Необходимые параметры
Основной показатель при лабораторном анализе – уровень лейкоцитов в крови. Он свидетельствует о наличии внутреннего воспалительного процесса, характере патологии. Лейкоциты при аппендиците имеют показатель 11-15 единиц – у детей, более 18 – у взрослых.
Высокие индексы являются основанием для экстренной госпитализации и проведения операции. Преобладание нейтрофильной разновидности лейкоцитов свидетельствует о том, что воспаление переходит в острую форму.
Кровообращение у каждого человека индивидуально, поэтому для исключения неточностей забор биологического материала осуществляют несколько раз на протяжении дня.
Чем опасен энкопрез у детей и как его правильно лечить?
Анализы на установление воспаления аппендицита предполагают определение скорости оседания эритроцитов. Повышение показателя свидетельствует об обострении патологии. Изменение гормонального баланса в период вынашивания ребенка у женщин – причина нестабильного индекса скорости оседания эритроцитов, а также возможного незначительного повышения уровня белых кровяных клеток.
Признаки воспалительного процесса напрямую связаны с уровнем реактивного белка. Поэтому этот показатель не является безошибочным методом определения аппендицита, так как указывает на изменение функционирования любой системы организма.
Для женщин обязателен анализ крови на установление уровня хорионического гонадотропина человека (ХГЧ) для различия аппендицита от признаков внематочной беременности.
Точность результата обеспечивает регулярность, динамичность проведения процедуры.
Установленные нормы
Анализ крови на определение аппендицита предполагает установление уровня лейкоцитов в соответствие с нормированными показателями по возрастным категориям:
- младенцы и дети до 3-х лет – 6-17 единиц;
- 3-6 лет – 5-12;
- 6-10 лет – 6-11;
- более 11 лет – 4-9.
Организм каждого человека индивидуален, поэтому при получении результатов анализа крови при аппендиците необходимо учитывать особенности физиологии.
Нормальным явлением является повышенные показатели уровня лейкоцитов у беременных женщин, пожилых людей, понижение индекса у подростков мужского пола.
После операции по удалению аппендицита уровень белых кровяных клеток стабилизуется через определенное количество времени.
Источник: https://zdorovo.live/krov/analiz-krovi-pri-appenditsite-i-drugie-sposoby-diagnostiki.html
Анализ крови при аппендиците
Аппендицитом именуется воспалительный процесс, локализующийся внутри небольшого отростка слепой кишки под названием аппендикс.
Длительное время люди не верили в важность червеобразного придатка для человека, но всего 2–3-столетия назад ученые выяснили, что отросток является неотъемлемой частью иммунной системы.
Впитывая в себя шлаки и токсины, аппендикс очищает организм от их вредного воздействия. Однако, если в него поступает повышенное количество инородных тел, то не успевая ликвидировать их, придаток начинает воспаляться.
Острая форма недуга, при отсутствии немедленного медицинского вмешательства, приводит к перитониту или абсцессу печени – эти осложнения могут послужить причиной мучительной смерти.
Анализ крови при аппендиците (или подозрении на него) вкупе с МРТ, УЗИ и исследованием мочи может способствовать своевременному выявлению патологии.
Поэтому отказываться от диагностики, назначенной специалистом, нельзя.
Показания к назначению анализа крови
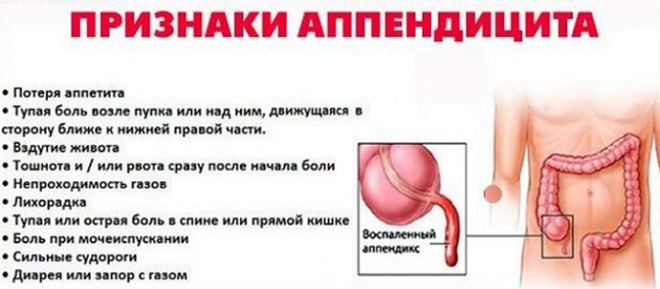
Процедура по забору крови показана при наличии следующих симптомов:
- стабильно повышенная температура на протяжении более 6–7 дней;
- лихорадка;
- потеря аппетита;
- хронические запоры;
- диарея;
- повышенная утомляемость;
- мышечные судороги;
- периодические приступы резкой и тянущей боли с правой стороны брюшной полости;
- тошнота;
- вздутие живота;
- болезненное мочеиспускание;
- рвота.
У детей определить признаки аппендицита намного сложнее, нежели у взрослых, поскольку малыши в силу возраста не имеют возможности указать точное расположение источника физиологического дискомфорта. Если у ребенка наблюдается острая боль, которая утихает только при расположении тела на правом боку, следует как можно быстрее обратиться за помощью к медикам.
Место локализации болей при аппендиците
Конечно, многие перечисленные признаки указывают на широкий спектр заболеваний, но сочетание ряда симптомов – повод для безоговорочного посещения медицинского учреждения.
Принцип проведения исследования
Общий анализ крови (ОАК) осуществляется, как ни странно, двумя способами. Первый, самый распространенный тип гематологического скрининга, предполагает взятие капиллярной крови из безымянного пальца.
Лаборант обрабатывает подушечку фаланги медицинским спиртом, надев перед этим новые одноразовые перчатки и производит неглубокий точечный прокол с помощью ланцета, снабженного стерильной тонкой иглой.
Когда на поверхности покажется капля крови, медицинский сотрудник начнет брать пробу биоматериала, периодически сжимая верхнюю часть пальца.
По окончании процедуры к ранке прикладывают ватный диск, для того чтобы приостановить дальнейшую кровопотерю.
Так как маленькие дети зачастую испытывают сильный стресс при виде «страшных» лабораторных приборов, в некоторых клиниках ввели в эксплуатацию небольшие автоматические скарификаторы ярких расцветок.
Можно ли определить аппендицит по УЗИ?
Второй способ, базирующийся на взятии крови из локтевой вены, используется реже, но, в отличие от предыдущего, позволяет специалистам провести параллельно с ОАК еще и определение показателей биохимического исследования.
После накладывания жгута на плечо, медсестра обработает поверхность кожи и попросит, если это необходимо, активно сжимать и разжимать кулак. Далее в хорошо просматриваемый сосуд вводится игла с изменением угла наклона.
Когда шприц наполнится требуемым объемом крови, к месту пункции приложат стерильную салфетку и снимут жгут. Если во время процедуры у человека возникнет полуобморочное состояние, онемение конечностей, слабость или тошнота, об этом срочно следует уведомить специалистов.
Аппендицит крайне часто дает о себе знать неожиданно, поэтому при экстренной доставке пациента с явно выраженными признаками воспаления забор крови делается немедленно без соответствующей подготовки.
Результаты обычного анализа, как правило, выдают на следующий день. Выписка с показателями маркеров в условиях реанимации будет готова уже через несколько часов после того, как больной сдаст кровь.
Подготовка к диагностике
Исследование крови лишь тогда показывает объективные значения параметров, когда пациент заранее позаботился о подготовке своего организма к предстоящей диагностике.
Так, за 2–3 дня до скрининга требуется пересмотреть рацион, исключив из него маринады, соленья, копчености, полуфабрикаты, пищу быстрого приготовления, а также жареные блюда.
Основной акцент должен сместиться в сторону легких супов, печеных овощей, слизистых каш, салатов и приготовленного на пару нежирного мяса.
О существовании кофе, энергетических напитков с алкоголем следует забыть. На первый план выходит употребление некрепкого чая без ароматизаторов, свежевыжатых соков, компотов и воды.
Количество кондитерских изделий нужно снизить до минимума. Предпочтение лучше отдавать горькому шоколаду и натуральной пастиле. Последний прием пищи приходиться на вечер последнего дня подготовки, так как в клинику необходимо прийти натощак. С собой можно принести небольшую бутылку негазированной воды для утоления сильной жажды.
В последний день подготовки стоит прекратить любые виды физической нагрузки – они тоже способствуют изменению показателей крови
Курить непосредственно перед входом в кабинет категорически запрещается. Сигарета дозволяется минимум за 4 часа до лабораторного исследования.
Если имеет место употребление предписанных ранее химических препаратов, стоит заблаговременно, минимум за неделю, записаться на консультацию к врачу с целью уточнения дальнейших действий в плане ограничения или полного исключения медикаментов до проведения диагностики.
Воспаление червеобразного отростка нельзя диагностировать по какому-либо одному параметру. Существует 5 основных маркеров крови, которые вкупе дают исчерпывающую информацию о состоянии организма:
- Эритроциты. Красные кровяные тельца осуществляют транспортировку углекислого газа и кислорода.
- СОЭ. Одной из наиболее показательных величин является скорость оседания эритроцитов в пробирке. Она указывает на интенсивность заболевания.
- С-РБ. Сразу после проявления воспалительного очага печенью синтезируется С-реактивный белок, подавляющий развитие скрытой инфекции.
- Лейкоциты. Форменные элементы крови обнаруживают патогенные клетки и вирусы, атакуют их со всех сторон, а затем ликвидируют.
- Палочкоядерные нейтрофилы. Данные соединения представляют собой разновидность лейкоцитов. Помимо обеспечения внутренней защиты, нейтрофилы еще и восстанавливают структуру поврежденных тканей.
Все маркеры должны располагаться в рамках допустимой нормы, которая нашла отражение в следующей таблице:
| Возрастная категория | Возможные значения параметров крови | ||||
| СОЭ (мм/ч) | С-РБ (мг/л) | Эритроциты (×10^12/л) | Лейкоциты (Ед/л) | Палочкоядерные нейтрофилы (%) | |
| До 20–25 дней | 0–2,8 | 0–5 | 3,9–6,6 | 7–32 | 4–12 |
| 1–2 месяца | 2–5 | 2,7–5,4 | |||
| 3–6 месяцев | 4–6 | 3,1–4,5 | 3–8 | ||
| 6–12 месяцев | 3–10 | 3,4–5,2 | 2–7 | ||
| 2–5 лет | 5–11 | 3,7–5 | 5–c15,5 | 1–6 | |
| 6–14 лет | 4–12 | 3,5–5,5 | 4,5–13,5 | 1–5 | |
| 15–17 лет | 2–15 (для девушек), 1–10 (для юношей) | 3–5,5 (для девушек), 3,9–5,6 (для юношей) | 4,5–11 | 1–6 (для женщин), 1–7 (для мужчин) | |
| 18-–30 лет | 8–15 (для женщин), 2–10 (для мужчин) | 3–5,5 (для женщин), 4,2–5,6 (для мужчин) | 4,0–10,5 (для женщин), 4,2–9,0 (для мужчин) | ||
| 30–60 лет | 8–20 (для женщин), 2–10 (для мужчин) | 3,5–5,1 (для женщин), 4,0–5,6 (для мужчин) | |||
| 60+ | 8–20 (для женщин), 2–15 (для мужчин) | 3,4–5,2 (для женщин), 3,1–5,7 (для мужчин) | 3,7–9,0 (для женщин), 3,9–8,5 (для мужчин) |
Если количество эритроцитов минимально при повышенном содержании в крови С-РБ, СОЭ, лейкоцитов и палочкоядерных нейтрофилов, то с высокой долей вероятности можно говорить о наличии у пациента прогрессирующего аппендицита. Так как показатели беременных женщин часто находятся выше нормы, им заменяют ОАК иными методами диагностики.
Нередко подобная мера применяется по отношению к пожилым людям, у которых наблюдается ослабленная иммунная реакция. Многие симптомы воспаленного аппендикса напоминают внематочное развитие беременности, поэтому представительницам женского пола иногда приходится сдавать кровь еще и на содержание ХГЧ. Результат в пределах 0–5,3 мМе/мл исключает гестацию.
Цена ОАК
Стоимость анализа крови зависит от того, какое медицинское учреждение было выбрано для проведения процедуры. Например, в северных субъектах РФ цена развернутого исследования колеблется от 240 до 600 рублей. На территории европейской части страны показатель может превышать 900 рублей.
Источник: http://diametod.ru/krov/analiz-krovi-appendicite
Диагностика аппендицита
Боли в животе вполне могут иметь простое происхождение, если они вызваны перееданием или небольшими недомоганиями, однако в некоторых случаях они выступают симптомами более коварной и серьёзной патологии – аппендицита.
В таком случае нужно как можно скорее обратиться к врачу, поскольку данное заболевание опасно тяжёлыми последствиями для человеческого организма и может привести к смертельному исходу, если допустить разрыв аппендикса.
Можно ли на УЗИ увидеть аппендицит?
Как выявляют болезнь?
Выявление аппендицита осуществляется с помощью различных исследовательских методов. В некоторых случаях возможно скрытое протекание воспаления либо слабая выраженность основных признаков.
Подобные ситуации требуют проведения УЗИ при аппендиците, цель которого – исключение других заболеваний, имеющих похожую симптоматику.
Нужно сказать, что ультразвуковое исследование достигает девяноста процентов точности.
Причины развития аппендицита
Как правило, аппендицит развивается из-за влияния полимикробной флоры, которая представлена стафилококками, кишечной палочкой, анаэробами, стрепто-, стафило- и энтерококками. Возбудители проникают в стенку аппендикса из просвета, то есть энтерогенным способом.
Также условия для возникновения аппендицита создаются во время застоя содержимого кишечника в червеобразном отростке из-за его перегиба, а также наличия в просвете гиперплазии лимфоидной ткани, каловых камней и инородных тел.
Определённую роль играют особенности питания и расположение отростка, чрезмерное употребление мяса и склонность к запорам, вследствие чего в содержимом кишечника собирается большое количество продуктов белкового распада, а это формирует благоприятную среду для размножения различных патогенных микроорганизмов. Увидит ли УЗИ аппендицит, интересует многих.
Помимо механических причин аппендицит могут вызвать паразитарные и инфекционные болезни, например, брюшной тиф, туберкулёз кишечника, амебиаз и иерсиниоз.
У беременных женщин риск появления аппендицита повышается из-за увеличения размеров матки и изменения положения червеобразного отростка и слепой кишки. Также у них отмечаются такие предрасполагающие к аппендициту факторы, как перестройка иммунной системы, запоры и перемены в кровоснабжении органов таза.
В каких случаях требуется узи?
Аппендицитом называется острое воспаление аппендикса, требующее хирургической терапии. Хотя данный червеобразный отросток является рудиментарным органом, он всё ещё выполняет три главные функции:
— собирает и выращивает колонии полезной микрофлоры кишечника;
— продуцирует ряд гормонов;
— выступает в качестве барьера, который преграждает движение разного рода инфекций.
Хотя ряд специалистов считает данный орган полезным (хотя раньше утверждалось, что он бесполезен и вреден), при его воспалении требуется избавляться от него хирургическим путём. Самым хорошим способом, который помогает выявить аппендицит при отсутствии выраженной клинической картины, является УЗИ. Врач может назначить исследование органов брюшной полости в следующих случаях:
— при жалобах пациента на боли любой интенсивности, сосредоточенные в различных местах живота (чаще всего аппендицит характеризуется болезненностью низа живота или подвздошной области с правой стороны);
— у врача есть предварительные сведения осмотра и анамнеза, которые позволяют заподозрить аппендицит;
— анализ крови наряду с ростом лейкоцитов отражает сдвиг формулы влево: в таком случае нужно исключить наличие у пациента воспаление отростка слепой кишки либо неконкретных симптомов.
Нетипичные ситуации
УЗИ при аппендиците проводится также в нетипичных ситуациях, особенно это относится к беременным женщинам, детям и пожилым людям, а также к пациентам, которые ослаблены другими болезнями. Они могут чувствовать боли не в тех местах, которые чаще беспокоят при аппендиците.
Благодаря ультразвуковому исследованию можно перестать сомневаться в происхождении болей у людей, отличающихся аномальным местонахождением червеобразного отростка. Данный рудиментарный орган может располагаться у разных людей не так, как это показано в анатомических пособиях.
Поскольку этот участок слепой кишки отличается подвижностью, он способен изменять свою направленность в брюшной полости. Именно поэтому болевые ощущения могут возникать не в тех местах, которые характерны для аппендицита классического типа. В этой ситуации чаще всего применяются такие методы, как ультразвуковое исследование и компьютерная томография.
УЗИ при аппендиците используется более широко, поскольку является доступным, меньше стоит и проводится быстрее. К тому же далеко не все больницы оборудованы установками КТ.
Преимущества УЗИ
Если аппендицит характеризуется опасными осложнениями, например, перфорацией, сепсисом и гангренизацией, то требуется немедленное операционное вмешательство. Когда симптомы хорошо выражены, специалисты берут в расчёт клиническую картину в целом.
Однако при неявном проявлении признаков или атипичном протекании аппендицита любое промедление с проведением операции может стоить пациенту жизни. В таком случае необходимо проведение ультразвукового исследования аппендикса. Благодаря этой процедуре появляется возможность анализа текущего состояния человека.
Кроме того, практически половина патологий брюшной полости характеризуется симптомами, которые напоминают острый аппендицит. Осложняет всё то, что расположение аппендикса может быть совершенно разным, вследствие чего имеются различия в характере боли и особенностях воспаления.
Именно УЗИ брюшной полости при аппендиците позволяет поставить верный диагноз и назначить пациенту своевременное и грамотное лечение.
Как было раньше?
Вплоть до восьмидесятых годов прошлого столетия использовалось рентгеновское излучение барием. Сейчас УЗИ стало более безопасным и может спокойно применяться даже для исследования детей и беременных женщин.
Многие специалисты считают, что компьютерная томография является более точным методом. Однако УЗИ ему нисколько не уступает и при этом отличается доступностью и меньшей стоимостью.
Если ситуация экстренная, то прибегают в первую очередь к ультразвуковому исследованию, поскольку оно позволяет быстрее всего получить сведения о состоянии пациента.
Так что аппендицит можно увидеть на УЗИ.
Это является особенно удобным при выявлении воспаления отростка у беременных женщин и детей. В силу анатомической специфики диагностировать аппендицит посредством классических методов довольно сложно.
Кроме того, дети зачастую не могут доступно и связно объяснить, в каком именно месте чувствуют боль, вследствие чего постановка диагноза затрудняется, а значит, невозможно назначить правильное лечение.
Однако УЗИ имеет и свои недостатки. К примеру, из-за неправильной подготовки к процедуре, вздутия живота или излишнего веса больного на экране монитора могут не отразиться определённые области брюшной полости. Однако окончательный диагноз и определение лечения входит в обязанность хирурга, поскольку ультразвук является только способом сбора информации.
Определяет ли УЗИ аппендицит, мы пояснили.
Подготовка к процедуре и её проведение
УЗИ аппендицита не требует какой-либо особенной подготовки. К тому же данная процедура зачастую проводится по жизненным показаниям. Если пациента привозят в медицинское учреждение с острыми симптомами, то лишь УЗИ поможет максимально быстро подтвердить диагноз.
Если же обследование плановое, то желательно не переедать, не употреблять пищу, которая вызывает метеорита, и приходить натощак. Исследование выполняется точно так же, как и в случае с анализом иных органов брюшной полости.
Чаще всего с этой целью используются простой абдоминальный датчик, позволяющий диагностировать патологию через брюшную стенку, а также специальный гель, усиливающий контакт и улучшающий проводимость. Пациенту нужно приходить с пелёнкой и полотенцем (или салфеткой).
Очень редко у женщин с отклонённым или аномально низким расположением аппендикса используется исследование посредством вагинального датчика, благодаря которому можно исключить посторонние состояния и болезни, например, апоплексию яичника, аднексит или внематочную беременность.
Аппендицит увидят на УЗИ. Важна правильная расшифровка.
Расшифровка данных
Ультразвук позволяет получить однозначную и чёткую картину болезни. На мониторе отображается воспалённый аппендикс в увеличенном виде, в окружении экссудата. Если же стадия гангренозная, то заметны следы гнойного содержимого, которое выделяется из отростка. Когда болевые ощущения не имеют связи с аппендицитом, отросток отличается обычными размерами и не содержит признаков воспаления.
Заключение
В некоторых случаях невозможно поставить окончательный диагноз. Обычно это бывает при пограничном состоянии аппендикса, когда он воспалён или увеличен, но при этом не имеет отчётливой картины, позволяющей ставить точный диагноз и отправлять больного на операцию.
Столь же противоречивые данные могут быть получены во время исследования человека с лишним весом или с большим количеством газов в кишечнике. В такой ситуации лучше всего провести компьютерную томографию и направить пациента на дополнительные анализы. Благодаря комплексному подходу в тяжёлых случаях можно с уверенностью подтвердить или исключить наличие аппендицита.
Покажет ли УЗИ аппендицит? Ответ однозначен – да, покажет.
Многолетняя лечебная практика показывает, что диагностику аппендицита необходимо проводить оперативно.
Воспаление червеобразного отростка слепой кишки у беременных зачастую сопровождается побочными эффектами.
Чтобы поставить точный диагноз, используются инструментальные методы, в том числе УЗИ. Точные результаты дает и пальпация живота.
Особую осторожность следует проявлять при обследовании заболевшего ребенка.
Особенности развития аппендицита
Воспалительные процессы в желудочно-кишечном тракте возникают по разным причинам. Аппендицит очень часто развивается в результате воздействия полимикробной флоры кишечника.
В числе микробов, которые способствуют возникновению патологии, гастроэнтерологи называют следующие:
- кишечная палочка;
- стафилококки;
- стрептококки;
- энтерококки.
По своей сути это болезнетворные микробы, которые начинают активно действовать в определенных условиях.
Эти условия по объективным причинам формируются у беременных женщин и у взрослых мужчин. Правильно выполненная диагностика позволяет сформировать клиническую картину заболевания.
Одной из основных причин, которая вызывает воспаление, считается застой содержимого в кишечнике.
Диагностика острого аппендицита у беременных женщин, которая проводится с помощью УЗИ, подтверждает эту причину.
Источник: https://zheludokok.ru/appenditsit/diagnostika-appenditsita.html